脑膜瘤是颅内常见的肿瘤,仅次于胶质瘤而占第2位,约占全部肿瘤的1/4。脑膜瘤主要发生于蛛网膜的内皮细胞,所以它可以发生于除脑实质以外颅内的任何部位。大脑镰旁、矢状窦旁及大脑凸面发生率高,其次为蝶骨嵴、鞍结节、鞍旁、溴沟、小脑幕及小脑桥脑角等处。其中蝶骨嵴、鞍结节和鞍旁脑膜瘤可侵犯眼眶视神经和脑神经引起一系列的眼眶病变鶒蝶骨区是肿瘤健康搜索的好发部位之一,由于解剖学的关系,也是侵犯眼眶最常见的颅内肿瘤。蝶骨脑膜瘤按发生的部位可分为蝶骨大翼肿瘤、蝶骨嵴外侧肿瘤和蝶骨嵴内侧肿瘤。发生在这些部位脑膜瘤发展规律和临床表现均有明显区别。
眼眶与前颅凹和中颅凹邻近,其间仅有眶顶相隔,眼眶又通过视神经孔和眶上裂与中颅凹相沟通,故邻近眼眶的颅内一些肿瘤可通过视神经孔和眶上裂或直接破坏眶顶而侵犯眼眶。如蝶骨嵴的脑膜瘤、额叶的多形性胶质母细胞瘤、垂体窝的垂体肿瘤、斜坡和蝶枕区的脊索瘤都可通过不同途径侵袭眼眶,引起不同的眼眶病变。
蝶骨嵴脑膜瘤是起源于蝶骨大,小翼上的脑膜瘤,占全部脑膜瘤的12-23%,。传统的Cushing分类是根据肿瘤附着点位置,即内1/3(前床突型),中1/3(蝶骨小翼型),外1/3(蝶骨大翼型)。其中内侧型蝶骨嵴脑膜瘤位置深在,与颈内动脉,视神经,海绵窦等重要结构关系密切,根据它与前床突和颈内动脉池的关系,Al-Mefty提出肿瘤有三种生长方式,第1类位于前床突下方,比邻颈内动脉池,第2类位于前床突和颈内动脉池的上方和侧方,肿瘤包绕颈内动脉和分支,但有蛛网膜分隔,第3类起源于视神经孔,伸入视神经管内,与颈内动脉也有蛛网膜相隔。这种分类方法为外科手术提供了参考,既要保持颈内动脉的完整性,通畅性,又要尽可能切除肿瘤。
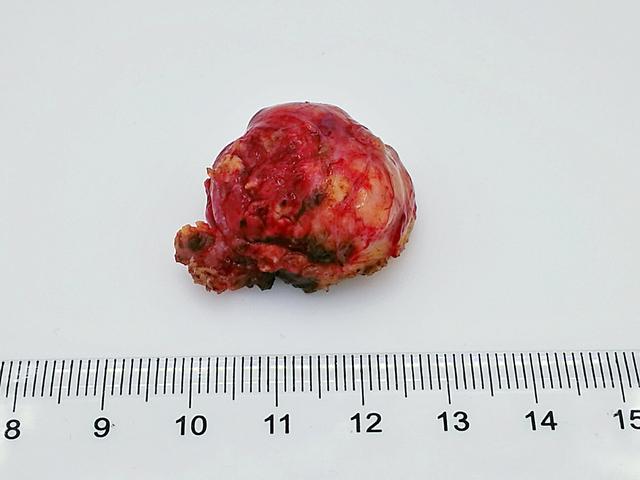
蝶骨嵴脑膜瘤呈膨胀性生长,病史很长,待病人出现症状时,肿瘤已比较巨大。根据肿瘤的大小,Richard 将蝶骨嵴脑膜瘤分为三类:巨大型,直径》7cm;大型,直径在4.5-7.0cm;小型,直径《4.5cm。蝶骨嵴脑膜瘤可呈球形或扁平状,扁平形脑膜瘤常有骨质增厚,也可能广泛侵袭蝶骨嵴并扩展至颅外间隙,甚至会侵犯颞肌。中1/3的蝶骨嵴脑膜瘤有时会侵犯一侧的海绵窦,也可能会侵犯眼眶后下方的视神经管 ,这类肿瘤会表现出独有的临床特征。由于主要手术难点在于靠内侧者,临床上将分类方法简单分为内侧型和外侧型,“内侧型”指起源于前床突和邻近的蝶骨小翼内侧部分,亦可仅限于前床突者,前床突脑膜瘤也可归入“鞍上脑膜瘤”范畴。与眼眶有关的脑膜瘤因发生部位不同,故临床表现各异。发生于蝶骨嵴内侧的脑膜瘤较少见早期经过眶上裂或沿视神经鞘蔓延至眼眶。由于肿瘤邻近视神经管和眶上裂,早期出现视力减退、眼球运动神经麻痹和眼球突出,造成眶上裂综合征。Henderson统计发生不同部位的蝶骨脑膜瘤患者,有88%出现眼球突出,47%出现不同程度的视力下降。肿瘤可致眶尖部骨质增生,加之肿瘤向前蔓延,阻塞视网膜中央静脉,发生视神经睫状静脉,视网膜血液经脉络膜引流排出。Frison等称视神经睫状静脉视力下降和慢性视盘水肿性萎缩是颅-眶脑膜瘤鶒的三联征。
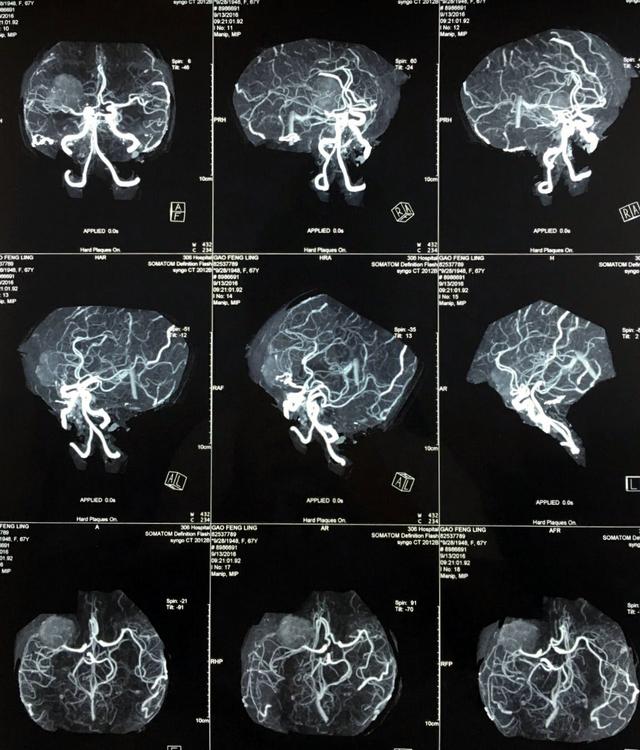
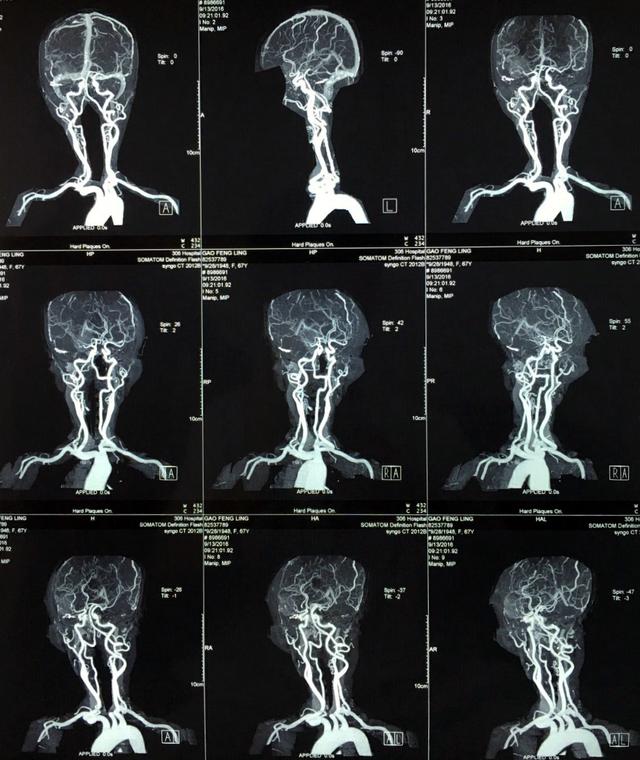
蝶骨嵴脑膜瘤的血液供应。按来源分Ⅳ型,Ⅰ型:单纯由颈外动脉供血,Ⅱ型:颈外和颈内动脉双重供血,但以颈外动脉为主,Ⅲ型:颈外和颈内动脉双重供血,以颈内动脉为主,Ⅳ型:单纯由颈内动脉供血。由颈外动脉供血的占24%,其中位于蝶骨嵴外1/3和中1/3的外侧型的占3/4,有颈外和颈内动脉双重供血的占总数的36%,其中外侧型占1/3,内侧型占68%。在颈内动脉和颈外动脉双重供血中,外侧型肿瘤多以颈外动脉系统供血为主,而内侧型肿瘤多以颈内动脉系统为主。单纯由颈内动脉系统供血的肿瘤占20%,几乎全部是位于蝶骨嵴中内1/3或内1/3的内侧型肿瘤。
蝶骨嵴脑膜瘤的供血动脉,在颈外动脉系统中参与最多的是来自颌内动脉的硬脑膜中动脉,其次是来自颌内动脉的圆孔动脉。在颈内动脉系统中,参与肿瘤供血最多的是眼动脉的分支,主要是筛前,筛后动脉及脑膜回返动脉,再次是来自大脑中动脉的分支和来自颈内动脉主干的脑膜垂体干。
对于外侧型蝶骨嵴脑膜瘤,采用术前颈外动脉结扎或栓塞,对减少术中出血是非常有用的方法,因为外侧型大部分是单纯有颈外动脉系统或主要是由颈外动脉系统供血。在许多有颈内,颈外双侧供血的内侧型脑膜瘤中,仍有良好的效果。
临床表现
蝶骨嵴脑膜瘤的临床表现和肿瘤的部位,类型有关。内1/3蝶骨嵴脑膜瘤常表现为渐进性单侧视力下降,头痛,癫痫。当肿瘤压迫眼静脉时,还有眼球突出。如果肿瘤侵犯海绵窦或眶上裂,导致眼外肌运动障碍或是前额,面颊部的麻木。侵犯海绵窦的蝶骨嵴脑膜瘤可以表现为海绵窦综合症,即Ⅲ,Ⅳ,Ⅴ,Ⅵ颅神经损伤的症状。在中1/3蝶骨嵴脑膜瘤的患者,视力下降并不显著,往往当肿瘤巨大时,才会引起头痛,癫痫,人格改变,甚至是同向偏盲。外1/3蝶骨嵴脑膜瘤基底生长广泛,常成扁平状,多伴有颞骨几翼部骨质增生或破坏,严重时可使颞骨隆起,眼球突出。肿瘤可压迫侧裂池,使脑脊液循环受阻,颅内压增高明显。Cushing和Eisenhardt描述了16例患者的典型病史:中年女性患者,缓慢发展的进行性突眼,最终导致了视力损害。
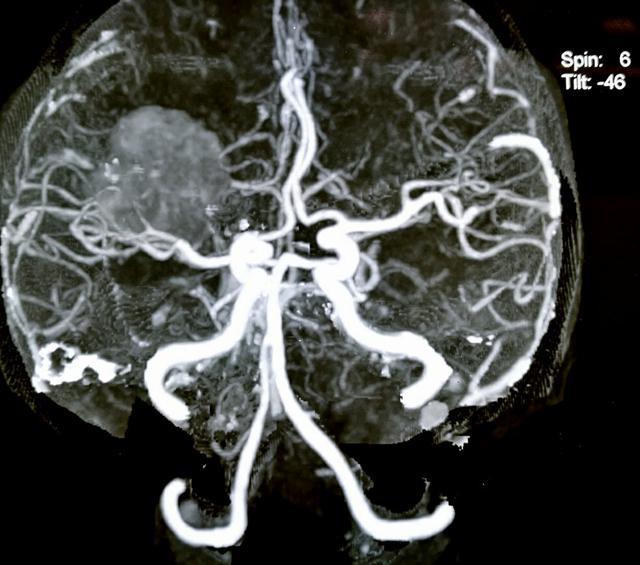
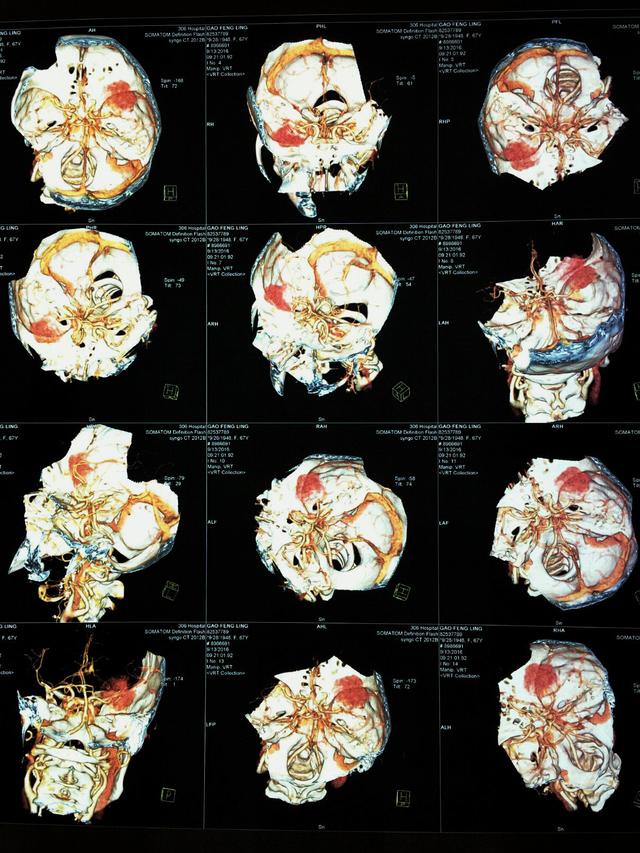
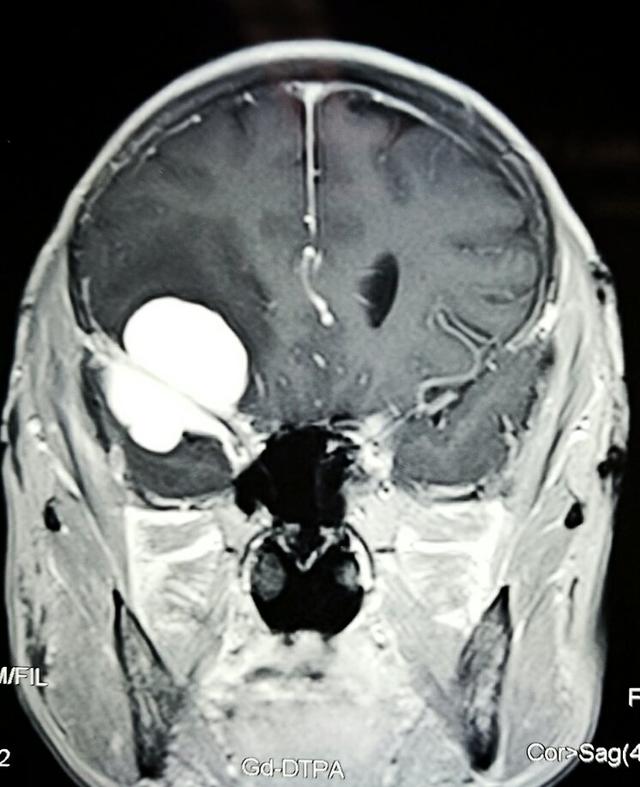
影像学特征
在X线平片上可表现为肿瘤侧蝶骨小翼增生,前床突上翘或吸收,前颅窝底增厚,还可有蝶鞍扩大,视神经孔扩大,肿瘤钙化并不多见。肿瘤CT表现为等密度或稍高密度影,增强扫描均有不同程度的强化,MRI病变呈等T1或稍长T1,长T2信号。轴位和冠状位片对手术可提供较大参考,可了解肿瘤和海绵窦,前床突,颈内动脉的关系,如果肿瘤向眶内生长,还应进行压脂实验以明确视神经管有无侵犯。

外科治疗
无论是内侧型还是外侧型均应采用以翼点为中心的额颞部入路。可根据肿瘤的生长方向,将皮瓣向中线或后下方扩大,使骨窗前缘和外侧缘尽可能接近颅底,并最大限度地磨除蝶骨嵴。外侧1/3脑膜瘤在翻开骨瓣时易损伤脑膜中动脉及其骨管,在骨管断裂处填塞骨蜡,切除鳞部至中颅窝最底处,沿脑膜中动脉找到棘孔,用棉球填塞棘孔,可减少术中出血。内1/3蝶骨嵴脑膜瘤还可磨除眶上裂顶部,甚至前床突。
切除肿瘤
外1/3型蝶骨嵴脑膜瘤,切开硬脑膜后,如果肿瘤已侵及硬脑膜,可一并切除。牵开皮层脑组织暴露肿瘤,注意保护肿瘤外侧与皮层粘连的血管。如果肿瘤未侵及中线部分,可从颅底离断肿瘤。当肿瘤巨大累及中线,应作分块切除。

中,内1/3型蝶骨嵴脑膜瘤,切开侧裂蛛网膜,用脑压板轻抬额叶,一般不超过1.5cm,防止过度牵拉造成脑损伤。牵开侧裂时,从颞下进入蝶顶窦的侧裂静脉电凝切断。此时可充分暴露肿瘤前部。显微镜下辨认肿瘤与脑组织之间的“蛛网膜界面”,并沿此界面分离,可减少术中出血和神经损伤。对于大,中型肿瘤应分块切除,待肿瘤缩小后再切除肿瘤包膜。
内1/3蝶骨嵴脑膜瘤与颈内动脉,大脑中动脉,大脑前动脉及深穿支关系密切,肿瘤可将动脉血管完全包裹,部分包裹或直接推移。按Al-Mefty分类,内1/3脑膜瘤大多与颈内动脉间有蛛网膜分隔,因此包绕颈内动脉的肿瘤可以完全剥离。
分离及处理瘤表面血管通常有顺行法和逆行法两种。逆行法是先辨清大脑中动脉远端,向近端追踪,沿血管走向分块切除肿瘤。顺行法即先在前床突后方找到颈内动脉,向远端分离。当肿瘤较大时,大脑中动脉被推移至肿瘤后内侧,不易寻找,而颈内动脉床突上段的位置相对固定,比较容易寻找。
术中导航定位和多谱勒仪对于发现被包裹的大血管,防止术中损伤很有帮助,但目前并未得到广泛应用。沿颈内动脉主干向远端分离的过程中,应注意保护由大脑前动脉发出的深穿支,后交通动脉,脉络膜前动脉在分离过程中,也要注意保护。
Ⅱ,Ⅲ颅神经的保护
视神经与肿瘤之间多有蛛网膜界面,肿瘤分离并不困难,但在较大的内侧型脑膜瘤,视神经多被挤向一侧,受压变薄,视神经,视交叉的小动脉也往往受到牵拉,术中尤其要注意保护这些小动脉。因为在术后视力改善不佳的患者,除了视神经受压的时间较长外,还可能与视神经,视交叉的供血动脉损伤有关。动眼神经多在肿瘤下方,无直接侵润,但要避免误伤,以及电凝时的热损伤,防止术后出现的动眼神经麻痹。
海绵窦内肿瘤部分的处理
内侧型蝶骨嵴脑膜瘤向下可侵及海绵窦,附于海绵窦外侧壁,上壁,或穿过窦壁进入窦腔内。因此术前影像学检查至关重要。前文已提及冠状位MRI可提供有力的参考,手术在显微镜下分块试行切除,如勉强切除,损伤重要神经血管,可能导致严重后果。
由于目前对颅底显微解剖的研究发展,对海绵窦的认识更加深入。海绵窦并不是由纤维小梁分隔成海绵状的血管腔,而是一个富含静脉丛的硬膜间位结构。海绵窦外侧壁分为两层,颞极硬膜反折构成其外层,内层为疏松结缔组织,Ⅲ,Ⅳ,Ⅴ参与构成。因此,可以经硬膜外入路进行海绵窦内肿瘤的切除。海绵窦内部分的手术难度主要在三方面:1.术野狭小,操作困难.采用硬膜外入路可以将海绵窦外侧硬膜完全翻起,使得窦内的肿瘤部分及颅神经在直视下可以分离。2.肿瘤与颅神经粘连,很难分离。3.术中颈内动脉及颅神经的损伤。
术前影像学提示颈内动脉已受肿瘤侵袭者,或术中有可能损伤,需阻闭颈内动脉者,术前应行Matas试验,估计颅内动脉侧枝循环。有人在DSA监护下用Seldinger法在颈内动脉插入导管套管,万一术中损伤颈内动脉,可经套管暂时插入Fogartg胶囊导管阻断近端血管,再用动脉瘤夹夹闭远端,对破裂处修补或行岩骨段和床突上段间隐静脉搭桥。总之,侵袭窦内的肿瘤部分不可勉强切除,实难根治,也可适量残留。因此,并不主张为争取全切肿瘤而行颈内动脉重建。因为并发症多,长期疗效不肯定。