这几年,围绕“少吃甚至不吃晚饭”的讨论一直没有停过,有人觉得这样更容易控制体重,也有人觉得晚上不吃身体更轻松,甚至还有人把这种方式当成一种自律表现。
看起来好像很合理,然而把时间拉长来看,身体给出的反馈并不总是正面的。尤其是在血管健康这一点上,很多变化是慢慢积累出来的,并不是一两天就能察觉。
在笔者看来,长期缺少一餐,本质上是打乱了原本比较稳定的代谢节律,而这种节律一旦被打乱,血管往往是最先受到影响的系统之一。

首先要说的是血糖波动的问题。很多人以为不吃晚饭可以降低全天的血糖负担,然而实际情况并不这么简单。白天摄入集中,而晚上突然中断,这种不均衡会让身体在下一次进食时更容易出现血糖上升较快的情况。
尤其是在经过十几个小时空腹后,身体对葡萄糖的利用方式会发生变化,更倾向于快速吸收和储存。换句话说,血糖曲线会变得更加陡峭,而不是平稳过渡。
长期处于这种波动状态,血管内皮会受到反复刺激,从而影响其正常功能。根据一些代谢研究数据,血糖波动幅度较大的人群,其血管内皮功能评分明显低于血糖稳定的人群,这说明问题并不只是“高不高”,而是“稳不稳”。因此,看似减少一餐,实际上可能让血糖管理变得更加复杂。
然后再看血脂方面的变化,这一点很多人容易忽略。很多人认为不吃晚饭就等于减少脂肪摄入,但实际上,如果白天饮食没有同步调整,反而可能出现能量过剩的情况。
再者,夜间是肝脏进行脂质代谢的重要时间段,如果长期缺乏营养输入,肝脏在调节脂肪分解和合成时会受到干扰。换句话说,脂肪利用效率可能下降,部分脂质更容易在血液中停留。
近来有研究发现,一些长期断晚餐但饮食结构不合理的人群,其低密度脂蛋白水平并没有下降,甚至有轻度上升趋势。此外,甘油三酯水平也可能因为白天补偿性进食而出现波动。这些变化虽然不是短时间内特别明显,但如果持续半年以上,差异会逐渐拉开。

与此同时,血管的炎症反应也会受到影响。很多人没有意识到,饮食时间本身就是一种调节信号。长期不吃晚饭,会让身体在夜间进入一种轻度应激状态,尤其是在能量供应不足时,皮质醇分泌可能会出现波动。
尽管这种变化并不剧烈,但如果每天都在发生,就会形成一种慢性低度炎症环境。换句话说,身体虽然没有明显不适,但内部状态已经发生改变。
有研究对比了饮食规律和不规律人群的炎症指标,发现后者的C反应蛋白平均水平高出约20%到30%,这种差异虽然看起来不算特别大,但在长期心血管风险评估中具有意义。再者,炎症反应本身会影响血管壁结构,使其更容易出现硬化趋势。

再者,血管弹性的变化也需要认真看待。血管并不是静态结构,它需要通过不断的舒张和收缩来维持正常功能。而这种调节,依赖稳定的血糖和激素环境。
长期不吃晚饭,会让夜间血糖偏低,身体为了维持基本供能,会释放升糖激素,比如胰高血糖素和肾上腺素。这种情况下,血管往往处于相对收缩状态。短期来看问题不大,但如果长期如此,血管对调节信号的敏感性会下降,也就是变得不够“灵活”。
换句话说,本来可以迅速调节的血管,反应开始变慢,这种变化会影响血压稳定,也可能为动脉硬化提供条件。临床观察中发现,饮食不规律的人群,其血管顺应性指标往往低于饮食规律者,这一点值得重视。
此外,还有一个比较隐蔽但很关键的变化,就是内皮修复能力的下降。血管内皮每天都会受到各种刺激,需要不断修复,而修复过程需要稳定的营养供应,包括氨基酸、维生素以及微量元素。
如果长期不吃晚饭,夜间缺乏这些基础物质的支持,修复效率可能下降。换句话说,损伤和修复之间的平衡被打破,时间一长,就会逐渐累积问题。
相关研究中提到,营养摄入分布不均的人群,其内皮祖细胞数量往往偏低,而这些细胞正是参与血管修复的重要因素。这种变化不会立刻表现为症状,但在几年时间内,可能会增加心血管事件的发生概率。

与此同时,还需要关注一个现实情况,就是很多人在不吃晚饭之后,会在第二天出现明显的补偿性进食行为。比如早餐或午餐吃得更多,甚至偏向高热量食物。
这种情况下,血糖和血脂的波动反而更加剧烈。换句话说,本来想通过减少一餐来控制健康,结果却在其他时间段出现更大的波动。这种反复变化,对血管来说是一种持续刺激,而不是保护。
当然,也不能一概而论。有些人如果在医生指导下进行间歇性进食,同时整体饮食结构合理,作息规律,运动充足,那么对血管的影响可能相对较小。然而现实中,大多数人并没有做到这一点,而是简单地减少一餐,却忽略了整体调整。在这种情况下,身体更容易出现适应问题。

在笔者看来,真正对血管有帮助的,不是极端减少进食,而是让饮食分布更加稳定。
比如晚餐可以适当减少量,选择容易消化的食物,同时保持固定时间,这样既不会增加负担,也能维持夜间代谢的连续性。
与此同时,白天三餐分布合理,避免过度集中摄入,这样血糖和血脂的波动都会更加平稳。

总的来说,长期不吃晚饭,看似简单,其实会在血糖波动、血脂调节、炎症水平以及血管弹性等多个方面产生影响。
这些变化不会立刻显现,但在几个月时间内会逐渐累积。在这种情况下,与其盲目跟随流行做法,不如根据自身情况调整饮食结构。
这几年关于主食的讨论一直在变,尤其是糖尿病相关的话题,总是容易被放大。很多人一提到血糖,就下意识把面条归到“要少吃”的一类,但近期一些营养研究和临床观察又给出了不同的角度。
并不是所有面条都会带来负担,关键在于吃法、结构以及长期习惯。在笔者看来,如果把条件说清楚,把细节做到位,反而有一部分人群在合理吃面条之后,身体状态会出现一些值得注意的变化。

首先要把一个基础逻辑说清楚,糖尿病管理并不只是简单地减少碳水,而是要控制血糖波动。面条本质上是碳水化合物来源,但不同制作方式和搭配,会直接影响升糖速度。
比如冷却后的面条,部分淀粉会转化为抗性淀粉,这类成分在小肠中消化较慢,因此血糖上升更平缓。然后,如果再搭配蛋白质和膳食纤维,例如鸡蛋、豆制品或者绿叶菜,那么餐后血糖的峰值往往会进一步降低。
这一点在一些连续血糖监测研究中已经被反复观察到,换句话说,不是“吃不吃”的问题,而是“怎么吃”。

然后再看一个很实际的变化,就是血糖波动幅度的稳定。很多糖尿病患者最怕的不是单次偏高,而是一天之内忽高忽低。长期波动大,会对血管产生额外压力。
如果把主食结构调整为部分面条,并且控制分量,比如一餐控制在50到70克干重,同时延长进食时间,那么血糖曲线会更平缓。
近期一项针对亚洲人群的研究发现,在同等碳水摄入量下,选择结构更紧密的面条,比白米饭的餐后血糖波动低约10%到15%。这个差异看起来不算特别大,但在长期累积中,是有意义的。
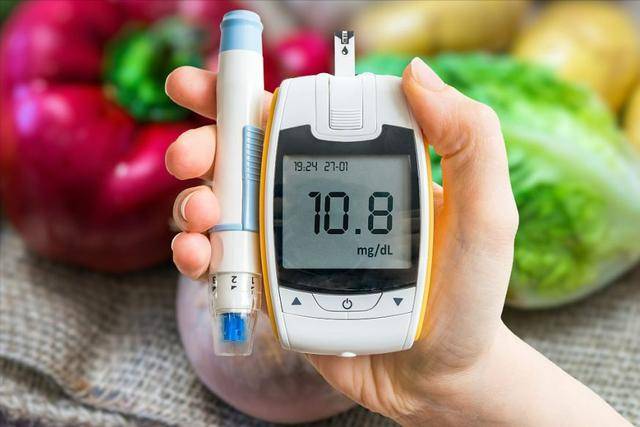
其次是体重管理的变化。很多人忽略了一个点,就是面条的饱腹感其实不低,尤其是在汤面或拌面中加入蔬菜之后,体积变大,进食速度自然会放慢。
相比之下,一些精细主食更容易吃快、吃多。在这种情况下,如果用面条替代部分高升糖主食,反而有助于控制总热量摄入。
体重一旦稳定下来,胰岛素抵抗也会有所改善,这一点在临床上是可以观察到的。换句话说,面条并不是直接作用于血糖,而是通过影响整体摄入结构,间接带来改变。

再者,需要关注的是肠道环境。近来关于肠道菌群的研究越来越多,很多慢性病都和肠道状态有关。
抗性淀粉以及部分未完全消化的碳水,会在大肠中被菌群利用,产生短链脂肪酸,这些物质可以改善肠道屏障,同时对炎症水平有一定调节作用。
如果面条在烹饪过程中不过度煮烂,并且适当冷却再食用,这类有益成分会更多一些。因此,从这个角度来看,合理吃面条,有可能对肠道环境产生正向影响,而肠道状态改善之后,对血糖控制也会有间接帮助。

与此同时,还可以看到对血脂的影响。很多人以为面条只和血糖有关,但实际上,饮食结构改变之后,血脂也会随之变化。
如果用面条替代部分高脂肪食物,同时减少油脂摄入,那么总胆固醇和甘油三酯水平可能会有所下降。
有一项涉及约1.5万人的膳食随访数据指出,当主食结构中增加复杂碳水比例,同时减少饱和脂肪摄入时,甘油三酯平均下降约12%。虽然这并不是单独由面条决定,但说明整体结构调整是有效的。

此外,还有一个比较少被提到的点,就是神经系统的保护。糖尿病长期发展容易出现周围神经病变,而稳定的血糖是预防的重要条件之一。
如果餐后血糖波动减小,神经受到的代谢压力也会降低。虽然单靠某一种食物无法直接预防并发症,但在长期饮食管理中,每一个细节都会叠加影响。
因此,当主食选择更合理时,这种长期效应是值得关注的。

当然,这里也必须强调一个前提,就是所谓“常吃”并不等于随便吃。面条如果搭配大量油脂,比如油泼面、重油拌面,或者配上高盐调料,那么带来的问题可能比好处更多。
尤其是糖尿病患者,本身就需要控制钠摄入和脂肪摄入,这一点不能忽视。另外,面条的种类也有差异,全麦面、杂粮面相对更适合,而精细白面如果一次吃太多,依然会导致血糖快速上升。

从数据角度再补充一点,有研究对比了不同主食对糖化血红蛋白的影响,在为期12周的干预中,采用低升糖指数面条替代部分白米饭的人群,HbA1c平均下降约0.3%到0.5%。
这个变化虽然看起来不算特别大,但在糖尿病管理中,已经属于有意义的改善。因此,从长期角度来看,合理调整主食结构,确实可以带来稳定收益。
另一方面,也要考虑个体差异。有些人对面食更敏感,吃完后血糖反应明显,这类人需要更谨慎。还有一些人活动量较大,消耗较多,适当增加碳水反而有利于维持稳定状态。所以,并不存在一个完全统一的标准,而是需要根据自身情况调整。

总的来说,如果把条件控制好,比如选择合适种类、控制分量、搭配蛋白质和蔬菜、避免高油高盐,那么面条在糖尿病饮食中并不是敌人,反而可能成为一个相对稳定的选择。
它带来的变化,不是单一指标的改善,而是通过血糖波动、体重、肠道环境、血脂等多个方面逐渐体现出来。最后再说一句,饮食管理从来不是极端控制,而是寻找一种可以长期坚持的方式,只有这样,才更有意义。