很多人一提到心肌梗死,脑子里立刻浮现的画面就是“胸口突然剧痛、捂着胸倒下”。正因为这种印象太根深蒂固,反而让不少真正危险的早期信号被忽略了。
现实中,医生接触到的情况是,相当一部分人并不是在剧烈胸痛时才出问题,而是在此前已经反复出现一些“不太像心脏病”的不适,只是没往这方面想。
等到真正典型的症状出现,往往已经错过了相对从容处理的时间。这也是为什么现在越来越多的医生反复强调,判断风险不能只盯着胸口,身体给出的信号,远比想象中复杂。
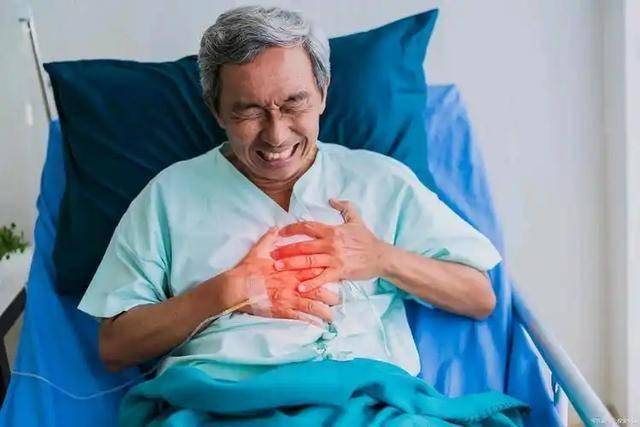
先说一种最容易被当成“小毛病”的情况,那就是不明原因、突然出现的上半身不适。这里说的上半身,并不只是正中间的胸口,而是包括肩膀、后背、颈部、下颌、上腹部,甚至是双臂。
很多人描述这种感觉时,说不清是疼、是胀,还是一种压着、顶着的不舒服,只知道和平时的肌肉酸痛不太一样。
问题在于,这种不适往往来得突然,没有明显诱因,休息后也不一定马上缓解。殊不知,这正是心脏缺血在“绕路”表现。

心脏的感觉神经并不是单一走向,当某些区域供血受影响时,大脑接收到的信号会被“投射”到其他部位,于是就出现了这些看似无关的症状。
近来有多中心研究统计发现,在最终被确诊为心肌梗死的患者中,接近三成的人在发作前几天到几周内,反复出现过这类上半身不适,但因为不典型而被忽略。
换句话说,这并不是罕见现象,而是被低估了。如果这种感觉近期频繁出现,尤其是强度在加重,就绝不能简单归因为肩周炎、颈椎问题或者“累着了”。

然后再看和活动相关的极度疲乏和气短,这一点尤其容易被误判。很多人会觉得,年纪大了、最近没休息好,走几步就累、爬个楼就喘,很正常。
可真正需要警惕的是那种“和以前明显不一样”的疲劳感。比如原本能轻松完成的日常活动,突然变得很吃力,甚至还伴随着胸口不适、心跳不稳的感觉。
当心脏处于缺血状态,其泵血功能会随之减弱。这一变化将波及全身各个器官,而最为直观的外在体现,便是身体耐力急剧下降。

研究显示,在心肌梗死发生前的数周内,不少患者的活动耐量会明显下降,只是他们往往把原因归结为体力差了。事实上,这种疲乏并不是单纯的累,而是一种“怎么休息都缓不过来”的感觉。
这种情况下,如果还继续硬扛,继续高强度活动,风险只会越来越大。因为对心脏来说,每一次超负荷,都是在消耗本就紧张的供血。
与此同时,还有一类症状来得更突然,也更容易让人慌,但同样经常被拖延处理,那就是冷汗、心悸以及一种说不清的濒死感。
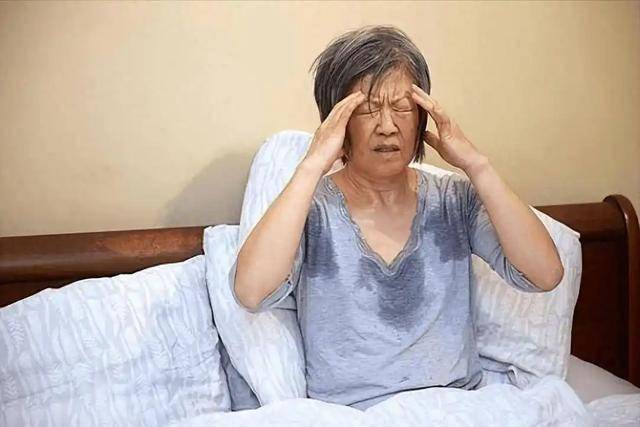
很多经历过的人事后回忆,并不一定是疼得受不了,而是突然浑身冒冷汗,心跳乱得厉害,整个人非常不安,甚至会有一种强烈的恐惧感。
这并不是心理问题,而是心脏严重缺血时,自主神经系统被强烈刺激的结果。短时间内,身体释放大量应激激素,开启“自救”模式。这一系列生理调节机制作用下,种种反应便随之显现。
数据表明,在急性心脏事件中,伴随明显冷汗和心悸的患者,病情往往更凶险,需要更紧急的处理。

可偏偏有些人会选择“先躺一会儿看看”,甚至觉得是情绪波动引起的。这种拖延,在心脏问题面前,代价往往非常高。
把这三类表现放在一起看,会发现一个共同点,那就是它们都不像传统认知中的“典型心脏病”。也正因为如此,才更容易被忽略。心肌梗死并不是突然从无到有,它往往有一个逐渐恶化的过程。
身体在这个过程中,会不断通过不同方式提醒,只是这些提醒不一定符合大家心中的“标准答案”。特别是女性、老年人、糖尿病患者,更容易出现非典型症状,这在大量研究中已经被反复证实。

例如,有数据显示,糖尿病患者发生心肌梗死时,明显胸痛的比例反而更低,取而代之的是乏力、气短、恶心等表现。这也解释了为什么同样的疾病,不同人表现差异会这么大。
当然,发现这些信号,并不等于一定会发展成最严重的后果。真正决定结局的,是是否及时采取行动。越早就医,越早明确原因,留给医生的处理空间就越大。
心脏医学中有一个非常现实的共识,那就是“时间就是心肌”。缺血时间越长,坏死的心肌越多,恢复的可能性就越小。

反过来,如果在早期就识别风险,哪怕只是调整药物、加强监测,都可能把危险挡在门外。
有研究对比了不同就医时机的患者,结果发现,在症状初期就及时就诊的人,严重并发症发生率明显低于拖延数小时甚至更久的人群。
心脏问题最可怕的地方,并不在于它有多突然,而在于它常常“伪装”成普通不适。

不明原因的上半身异常感觉,活动相关的极度疲乏和气短,还有突如其来的冷汗、心悸和强烈不安,这些都不是可以随便忽略的小事。
只要频繁出现其中任何一种,都值得认真对待。身体不会无缘无故发出这些信号,它只是用自己的方式在求救。
我们如果能在这个阶段停下来,重视起来,而不是一味忍耐,很多悲剧其实是可以提前避免的。健康从来不是靠硬扛,而是靠及时听懂身体在说什么。
以上内容仅供参考,若身体不适,请及时咨询专业医生
关于心肌梗死您有什么看法?欢迎评论区一起讨论!
参考资料
[1]廖丹,王海龙.不典型症状急性心梗46例诊断分析[J].中国误诊学杂志,2007
